原因① 筋肉疲労
まずは「筋肉疲労」とミネラルがどのように関わるのかをみてみましょう。
一般的につりやすい「ふくらはぎの筋肉」や「足の裏の筋肉」は、
「歩く・走る・跳ぶ・しゃがむ・立ち上がる」
など、足を使った運動をする時に最もよく動く筋肉です。
その分、長時間の立ち仕事やスポーツ等で、最も疲労物質が溜まりやすい部分でもあります。
筋肉は使えば使うほど、その部分に疲労物質が溜まります。
この疲労物質を筋肉から排除(代謝)していくのが、ナトリウムイオンとカリウムイオンです。
しかし、運動を続けるなかで、ナトリウムイオンとカリウムイオンは消費され続けます。
すると体内のイオン(電解質)が少なくなり、疲労物質が溜まってきます。
その結果、イオンバランスの崩れ(電解質異常と言います)が発生します。
要は、水分量を調整することで筋肉をコントロールしている「イオン」が無くなってしまうことで、その筋肉は上手くコントロール出来なくなり、異常収縮や痙攣を起こすようになってしまいます。
では、カルシウムやマグネシウムはどうか?
繰り返しになりますが、カルシウム(イオン)は筋肉細胞の収縮作用が非常に強いのです。
筋肉が使われ疲労物質が溜まると、カルシウムは疲労物質と共に放出されていきます。
私達は普段、食べ物から取り入れたカルシウムが身体の隅々に行き届いているのですが、99パーセントは骨に貯蔵されています。
そして運動によって筋肉細胞内のカルシウムが流れ出た場合、「カルシウム不足」となるため、骨から筋肉細胞へとカルシウムを取り入れようとします。
しかしこの場合、いつもより多めにカルシウムを吸収しようとする※ため、マグネシウムのコントロールが効かず、多めにカルシウムイオンを取り込んでしまいます。
※1日1食にすると、胃腸が普段より栄養吸収を高めてしまうようなイメージです
その結果、収縮作用が強く出てしまい、筋肉の異常収縮が起こるのです。
実際、運動する人は最低摂取量(600mg)の1.5~2倍のカルシウム摂取が必要とされています。
ちなみにこのようにカルシウムイオンやマグネシウムイオンのバランスがおかしくなることも、電解質異常と言います。
なお余談ですが、ここで思い出して頂きたいのが「足のむくみ」です。
足のむくみは、「疲労物質の含まれた水分」が、「上手く代謝されずにふくらはぎに残った状態」であり、この場合も、電解質異常が起きていると言えます。
つまり、
筋肉疲労は「足のつり(異常収縮・痙攣)」の原因になる、
さらに、
疲労が溜まり浮腫みがある時も、もちろん電解質異常が起きているので、足がつりやすくなる
という事です。
ついでに!
浮腫みは水分代謝の異常と言われています。
解消法としては
- カリウムを多く含む緑黄色野菜や海藻類を積極的に摂取する
- 塩分の摂りすぎに注意する
- ふくらはぎのストレッチを行う
- ぬるめのお風呂にゆったりと浸かり代謝を上げる
などで解消できます。
立ち仕事などで浮腫やすく、それが原因でこむら返りを起こしてしまう人は日々、こうしたケアを心がけましょう。
原因② 血行不良
足は心臓から遠く、血流が悪くなりやすい部分でもあります。
血流が悪くなりやすいという理由もあり、「足は冷えやすい部分」でもあり、冷える事で血管が収縮し、さらに血行が悪くなりやすいです。
実は、筋肉を正常に動かす
- カルシウムイオン
- マグネシウムイオン
- ナトリウムイオン
- カリウムイオン
は、血液によって全身に巡らされるのです。
また、これらのイオンの働きを支えている「酵素」も、血液と共に全身に巡らされるのです。
そのため、
血流が悪くなってしまうと、これらのイオンや、それを支える酵素が全身に行き届かなくなり、電解質異常を起こしやすくなります。
したがって既述の通り、
足は特に血が行き届きにくくなるため、電解質異常による「足のつり」が起こりやすいのです。
原因③ 水分不足
筋肉は、多くの細胞によって構成されているのですが、そこにはミネラルが存在します。
このミネラルは、筋肉を正常に動かす上で必須なのですが、熱中症や脱水症状などで、大量の汗をかいてしまうと、水分と一緒にこれらは失われてしまいます。
また、カルシウムイオンやマグネシウムイオン、ナトリウムイオン、カリウムイオンが維持出来たとしても、水分が足りていなければ細胞が維持できません。
水分、イオン不足は意外と陥りやすく、暑い場所に居なくとも、水分を取らなければ熱中症と同様の症状を起こしがちになります。
今までの説明からも分かると通り、脱水症や熱中症で水分・イオンが失われることで、電解質異常による足のつりが起こりやすくなります。
原因④ ホルモンバランスの乱れ
過度のストレスを受けたときや、妊娠した場合などにホルモンバランスが乱れるというのは、よく聞く話だと思います。
このホルモンバランスの乱れというのは、自律神経を乱すことに繋がります。
そしてこの「自律神経の乱れ」も、イオンのバランスを崩す事に繋がるので、電解質異常による足のつりが起こりやすくなります。
なお、妊娠した場合はカルシウムの多くが赤ちゃんへと供給されてしまうため、多めに摂取しなければなりません。
赤ちゃんの分まで多めにカルシウムを取らなければ、骨粗そう症の赤ちゃんが生まれる可能性もあります。
ということで、少しゴチャゴチャしてきましたが、ミネラルと筋肉の関わりを説明しました。
ここで改めて説明しますが、「足つり用のサプリ」にもカルシウム・マグネシウムが含まれていることからも分かるように、ミネラルの中でも足つりと特に関係するのはカルシウムとマグネシウムです。
その理由は、
- カルシウムは筋肉細胞に入り込むと収縮する作用がある
- マグネシウムは、カルシウムが筋肉細胞に多く入り込んで極端に収縮しないようにする作用がある
からです。
ここで、カルシウムイオンとマグネシウムイオンが筋肉とどう関係するのか、もっと深いところを説明したいところですが、アカデミックな話になりすぎるので止めておきます。
ただし、
「カルシウムとマグネシウムが一番関係しているのは分かりましたが、ナトリウムとカリウムの話はイマイチわかりません」
という声を頂いたため、「ナトリウムとカリウムがなぜ筋肉の収縮に作用するのか?」については、説明しましょう。
よっぽどマニアックな方以外は、これ以上はお読み頂かなくても問題ございません。
ここまでお読みいただきありがとうございます。
私と同じように、あなたの足つりが解消されますと幸いです。
ナトリウムとカリウムがなぜ筋肉の収縮に作用する?
さて、マニアックなアナタにもう少しだけ深い説明をしましょう。
繰り返しになりますが、足つりの原因の多くはカルシウム・マグネシウム不足です。
しかし、細胞の水分量調整によって、間接的に筋肉を動かしている「ナトリウム・カリウム」についても、その関わりを説明しておきましょう。
まず、「筋肉」と「ナトリウムイオン・カリウムイオン」の2つの関連を説明するには、それぞれを簡単に知る必要があります。
したがって、
の2つに分けて説明しましょう。
ナトリウムイオンとカリウムイオンのはたらきとは!?
筋肉を動かすには、「筋肉の細胞」がきちんと働く必要があります。
細胞は風船のような形をしており、「細胞膜」という「膜」があります。
この膜の外側と内側に存在し、細胞の働きを支えているのが、
です。
以下の画像の「オレンジの線で囲まれた部分」が細胞であり、「オレンジの線」が細胞膜、そしてそのまわりにナトリウムイオン(Na+)とカリウムイオン(Ka+)があるのが分かると思います。
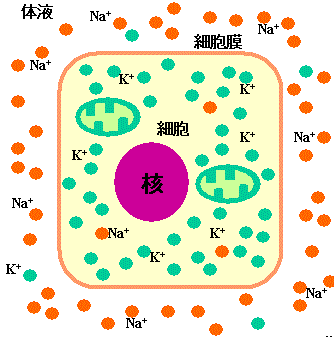
画像引用元:www.hikawa.takara-bune.net/
■余談!■
●ナトリウムイオン
⇒食塩を加水分解(水に溶かす)すると生じるイオン分子
●カリウムイオン
⇒海藻類や緑黄色野菜に多く含まれている成分
ナトリウムイオンの働き!
まずは、ナトリウムイオンの働きから簡単に説明します。
いきなりですが、「塩もみしたきゅうりの浅漬け」を思い出してみましょう。
塩もみすることで、きゅうり全体から水分が抜け、一昼夜寝かせることで更にしんなりとします。
これは塩の持つ「脱水作用」によるものですが、この「脱水作用」の中心的な役割を果たすのがナトリウムイオンです。
カリウムイオンの働き!
次にカリウムイオンの働きについて説明します。
塩分を摂りすぎると、「高血圧症や動脈硬化になりやすい」というのはよく知られている話しですが、摂りすぎた塩分を効率よく排泄してくれるのがカリウムイオンの作用になります。
つまり!?
つまり、細胞膜の周りにナトリウムイオンと、カリウムイオンが存在した場合は、カリウムイオンが優位に働きます。
※ナトリウムイオンによって脱水しすぎないように、カリウムイオンが脱水作用を止めようと働きます
筋肉が動く仕組みは!?
続いて「筋肉が動くしくみ」について、説明しましょう。
まず上でも少し触れましたが、
筋肉はたくさんの細胞が集まって出来ている組織です。
人の細胞は、風船のような構造をしており、外は細胞膜で覆ってあり、中は細胞液で満たされています。
(以下の画像では四角っぽく表現されております)

画像引用元:www.hikawa.takara-bune.net/
ここで着目すべきは、「細胞膜」の働きです。
「細胞膜」は、上記画像をご覧頂けるとわかる通り、細胞と毛細血管の境目となって、
血液から栄養素や酸素を取り込み、老廃物や二酸化炭素を血液中に戻す
フィルターのような役割を担っています。
つまり、
栄養素や老廃物などの成分のやり取りは「細胞膜」を介して行われている
ということがわかります。
しかし、「細胞膜」がきちんと機能するためには、ある物質の存在が不可欠となります。
それが「ナトリウムイオン」や「カリウムイオン」の存在です。
では、ここでまた「細胞膜」に話しを戻します。
細胞が代謝をする時には、以下のような収縮活動を繰り返します。
- 細胞液内に溶けている老廃物を、水分ごと外に排出する
- 血液中(細胞の外)に溶けている栄養素や酸素を受け取り、元の姿に戻る
この時、細胞膜のすぐ内側と外側で働くのが、ナトリウムイオンとカリウムイオンです。
排泄(老廃物を細胞の外に出す)時、細胞膜の外側では次のようなことが起こっています。
- ナトリウムイオンの脱水作用により、老廃物ごと細胞内の水分が外に出される。
- 老廃物が排泄しきったタイミングでカリウムイオンが作用して脱水作用を止める。
逆に血液側から栄養素と酸素を受け取る時には、細胞膜の内側で上記と同じ反応が繰り返されます。
こうしてナトリウムイオンとカリウムイオンの相互作用によって、細胞は伸縮を繰り返し、代謝活動を営んでいるのです。
ここで思い出して欲しいのが
筋肉の細胞を正しく機能させるためにあるのが、ナトリウムイオンとカリウムイオンである
ということです。
筋肉とナトリウム・カリウムイオンの関係性とは?
筋肉を動かすのは、
腱(けん)
と呼ばれる伸縮性に富んだ筋繊維の伸縮活動です。
つまり、腱が伸び縮みする時には、腱の細胞の伸縮が行われるということです。
そして、腱に引っ張られる「ふくらはぎ」などの筋肉でも、運動に合わせて細胞の伸縮が行われていることになります。
したがって、
筋肉や腱の細胞において、伸縮運動を可能にしているのが、ナトリウムイオンとカリウムイオンである
つまり、
足がつる、あるいはこむら返りなどの筋肉の障害は、このナトリウムイオンやカリウムイオンが、正常に作動していない時にも起こる
という結論に行き着くのです。
※厳密には、カルシウムイオンやマグネシウムイオンによって主な収縮運動が行われており、それをサポートしているイメージです
ちなみに、これらの「イオン物質」は別名、「電解質」と言ます。
そして、ナトリウムイオンやカリウムイオンのバランス異常や機能不全のことを、まとめて「電解質異常」と呼びます。
もちろん、カルシウムイオンが不足してマグネシウムイオンとのバランスが崩れた場合も、電解質異常と言えます。
さて、長くなりましたが、ここまでが
「筋肉の動きと、ナトリウム・カリウムイオンの関係について」
の説明になります。
さいごに!
いかがでしたでしょうか?
最後までお読みいただきありがとうございます。
ここまでお読みになった方は、
「え?それじゃあナトリウムやカリウムも摂った方が良いのでは?」
と考える方もいらっしゃるかと思いますが、単純にそうではありません。
確かにスポーツ中にダラダラと汗をかいている時に足つりを頻繁に起こすのであれば、汗と共にナトリウムが放出されている可能性もあります。
ただ、ナトリウムは塩分が体内で変換されたものです。
日本食においてナトリウムが不足することは、ほとんどなく、むしろ摂りすぎの傾向にあります。
また、カリウムも色々な食品に含まれていますのでバランスよく食べていれば基本的には不足することはありません。
それよりも、たとえスポーツ中であってもカルシウムは不足していくので、やはり第一に考えることは、筋肉収縮に直結しているカルシウムを補給することです。
農林水産省が「不足気味である」と言っているとおり、多くの人がカルシウム不足に陥っています。
皆さんにも同じ結果が出るとは限りませんが、私自身はカルシウム・マグネシウムを補給して以来、足つりに悩む事が一切なくなりました。
したがって、足つりを解消させる一つの選択肢として参考にして頂ければ幸いです。
■足がつる(こむら返り) 一覧■










 目次(5)に戻る
目次(5)に戻る 前の号を読む
前の号を読む 次の号を読む
次の号を読む ホーム・ページに戻る
ホーム・ページに戻る